

Epidemiologia
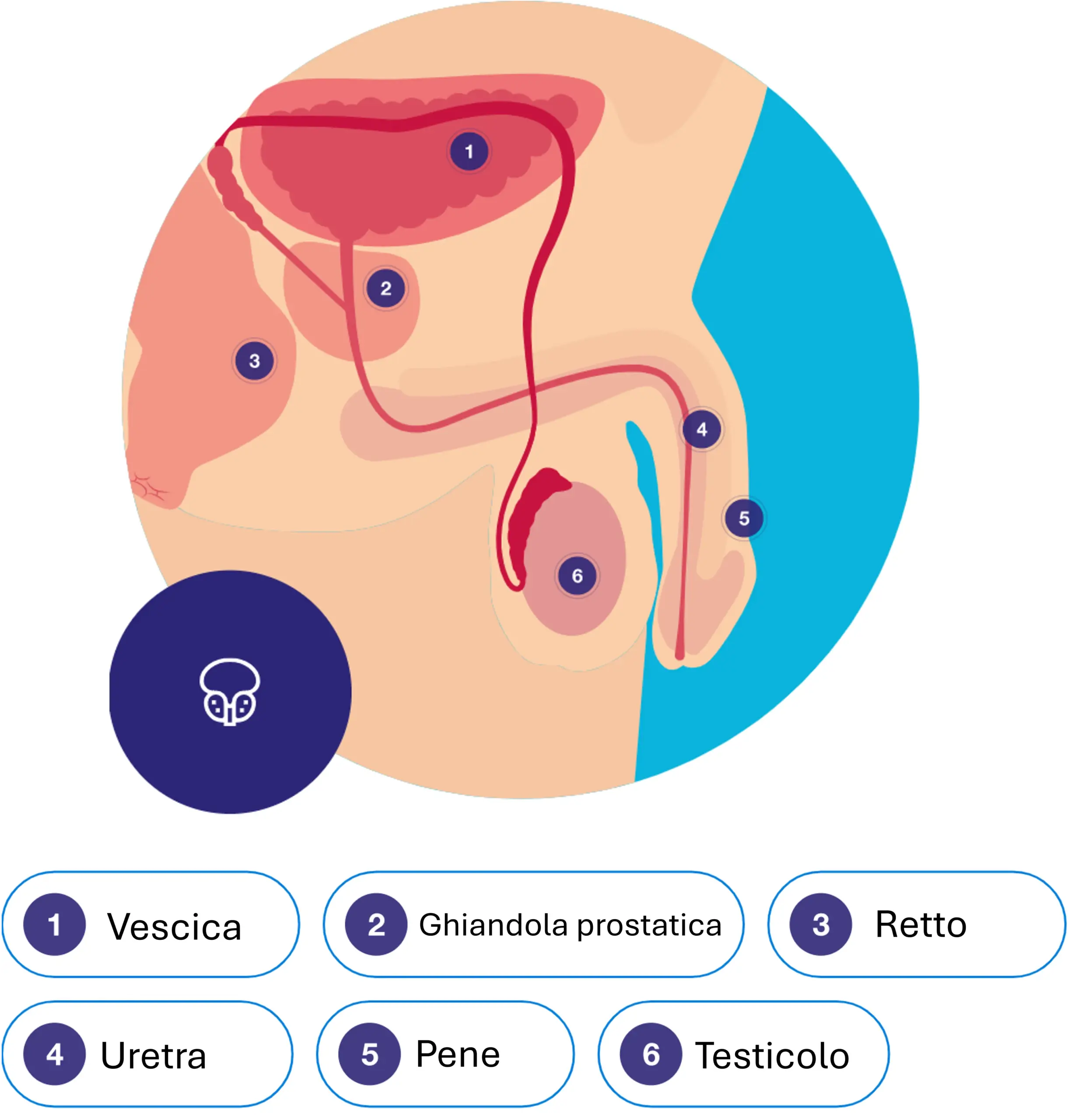
Il carcinoma prostatico è una neoplasia maligna che origina dalla prostata, una ghiandola dell’apparato genitale maschile. La quasi totalità dei casi è rappresentata da adenocarcinomi acinari, che prendono origine dalle cellule epiteliali ghiandolari deputate alla produzione di liquido seminale.
Il carcinoma prostatico è uno dei tumori maligni più frequenti negli uomini: secondo i dati dell’Agenzia Internazionale per la Ricerca sul Cancro (AIRC), in Italia rappresenta circa il 20% di tutte le neoplasie diagnosticate nella popolazione maschile e costituisce la principale diagnosi oncologica negli uomini adulti e anziani, con oltre 40.000 nuovi casi diagnosticati nel 2024.
Negli ultimi decenni si è osservato un costante aumento dell’incidenza del carcinoma prostatico. Ciò è attribuibile in parte all’invecchiamento della popolazione e in parte alla maggior diffusione di test come il dosaggio del PSA (antigene prostatico specifico), che in alcuni casi comporta la diagnosi anche di forme tumorali clinicamente poco rilevanti, che sarebbero altrimenti rimaste silenti.
Nonostante l’elevata incidenza, la mortalità rimane comunque relativamente contenuta, con tassi in calo da diversi anni grazie ai progressi terapeutici: in Italia la sopravvivenza stimata a 5 anni si attesta intorno al 91%, uno dei dati più elevati tra i tumori solidi.
Il carcinoma prostatico è inoltre il tumore con la più alta prevalenza: in Italia oltre 480.000 uomini convivono con questa diagnosi, riflettendo il buon controllo di malattia a lungo termine ottenibile in molti pazienti.
L’eziologia del carcinoma prostatico è multifattoriale e deriva dall’interazione tra predisposizione genetica, caratteristiche individuali e fattori ambientali e comportamentali.
L’età rappresenta il principale fattore di rischio: l’incidenza aumenta infatti progressivamente con l’invecchiamento, diventando significativa dopo i 50 anni.
Un altro importante fattore di rischio è rappresentato dalla familiarità: la presenza di parenti di primo grado affetti da carcinoma prostatico raddoppia il rischio di sviluppare la malattia. Una quota minoritaria di tumori della prostata è legata alla presenza di mutazioni genetiche ereditarie, in particolare a livello di geni coinvolti nei meccanismi di riparazione del DNA (come i geni BRCA1 e BRCA2), spesso associate a forme tumorali più precoci e biologicamente più aggressive.
Il carcinoma prostatico si associa anche a fattori di rischio legati allo stile di vita, quali: il fumo di sigaretta, l’obesità, la sedentarietà, il consumo eccessivo di alcol e una dieta ricca di grassi di origine animale. Inoltre, la presenza di sindrome metabolica è stata associata a un maggior rischio di forme tumorali aggressive.
Diagnosi
Il carcinoma prostatico è caratterizzato da una marcata eterogeneità biologica e clinica: alcune forme presentano una crescita molto lenta, rimanendo potenzialmente sempre asintomatiche, mentre altre sono aggressive e tendono a diffondere localmente o a distanza. Per questo motivo, la diagnosi di questa malattia rappresenta una fase piuttosto delicata, dovendo bilanciare l’esigenza di identificare precocemente le forme clinicamente significative con l’importanza di evitare diagnosi e trattamenti poco utili in caso di tumori indolenti. L’approccio diagnostico moderno è pertanto rappresentato da un percorso integrato, che combina dati clinici, laboratoristici, radiologici e istologici, e che si basa sulla valutazione complessiva del rischio individuale del paziente.
Il primo passo è spesso rappresentato dal dosaggio del PSA. Tuttavia, valori elevati di PSA non sono specifici di patologia tumorale, in quanto il PSA può aumentare anche in condizioni benigne (come l’ipertrofia prostatica o le infiammazioni). Per questo motivo, il PSA non deve essere utilizzato come strumento di screening indiscriminato, ma deve essere sempre interpretato in base all’età, all’anamnesi familiare, all’eventuale presenza di fattori di rischio e alla storia clinica generale del paziente.
Alla valutazione laboratoristica si affianca la visita urologica con esplorazione rettale, che consente al medico di apprezzare clinicamente la presenza di eventuali nodularità a carico della prostata.
Un elemento chiave dell’approccio diagnostico contemporaneo è la risonanza magnetica multiparametrica (mpMRI) della prostata. Questo esame di imaging permette di visualizzare la ghiandola prostatica in modo dettagliato e di individuare la presenza di eventuali aree sospette, indirizzando così in modo mirato i successivi accertamenti.
Quando la risonanza magnetica evidenzia lesioni sospette, o comunque in presenza di un elevato sospetto clinico, si procede alla biopsia prostatica, che rappresenta l’unico esame in grado di confermare con certezza la diagnosi. La biopsia viene generalmente eseguita per via transrettale o transperineale, sotto guida ecografica. L’analisi istologica dei campioni consente non solo di confermare la presenza del tumore, ma anche di definirne il grado di aggressività. Sulla base delle caratteristiche istopatologiche del tumore viene infatti comunemente assegnato uno score a valore prognostico, espresso attraverso il grado di Gleason e la classificazione ISUP in gruppi di grado.
Una volta posta la diagnosi, è necessario completare la stadiazione della malattia, ricercando l’eventuale presenza di metastasi a distanza. In questa fase, vengono più comunemente utilizzate metodiche come la tomografia computerizzata (TC), la scintigrafia ossea o la PET con tracciante specifico per le cellule tumorali prostatiche (PSMA).
La classificazione internazionale utilizzata per indicare la stadiazione del tumore è il sistema TNM, che descrive l’estensione della malattia a livello locale (T), l’eventuale interessamento dei linfonodi limitrofi (N) e l’eventuale presenza di metastasi a distanza (M).
Oggi circa l’85-90% dei carcinomi prostatici viene diagnosticato in fase localizzata, mentre solo una minoranza dei casi si presenta in fase metastatica già al momento della diagnosi. Le sedi più frequentemente soggette allo sviluppo di metastasi sono rappresentate dai linfonodi e dallo scheletro.

Trattamento
Il trattamento del carcinoma prostatico è fortemente personalizzato e dipende da diversi fattori: stadio della malattia, grado di aggressività biologica, età e condizioni generali del paziente, aspettativa di vita e preferenze individuali. Proprio per l’ampia variabilità clinica della malattia, non esiste oggi un’unica strategia terapeutica valida per tutti, ma un insieme di opzioni che vengono adattate al singolo caso, spesso all’interno di un percorso multidisciplinare.
Nelle forme a basso rischio, caratterizzate da tumori localizzati e a lenta crescita, può essere appropriato evitare un trattamento immediato, ricorrendo alla cosiddetta sorveglianza attiva. Questa consiste in uno stretto monitoraggio clinico, laboratoristico e strumentale della malattia, con l’obiettivo di intervenire solo in caso di segni di progressione. Questo approccio consente di preservare la qualità di vita, evitando gli effetti collaterali dei trattamenti in quei pazienti che potrebbero non trarne beneficio.
La strategia della vigile attesa, che prevede un monitoraggio meno intensivo della malattia, viene invece riservata soprattutto a pazienti anziani o con importanti comorbidità, con l’obiettivo principale del controllo dei sintomi qualora la malattia diventi clinicamente rilevante.
Nelle forme localizzate a maggior rischio può essere proposto un trattamento con finalità curativa. La prostatectomia radicale prevede la rimozione chirurgica della prostata, delle vescicole seminali e, in casi selezionati, dei linfonodi regionali. La radioterapia rappresenta un’alternativa altrettanto efficace alla chirurgia e può essere somministrata come radioterapia a fasci esterni oppure, in casi selezionati, come brachiterapia.
La scelta tra chirurgia e radioterapia dipende da molteplici fattori e richiede una valutazione approfondita del rapporto tra benefici e potenziali effetti collaterali, in particolare sulla funzione urinaria, intestinale e sessuale. Nel caso di forme più aggressivi è spesso proposto un trattamento multimodale, che comprende chirurgia seguita da radioterapia e terapia ormonale.

Nelle forme di malattia metastatica il trattamento principale è rappresentato dalla terapia di deprivazione androgenica, comunemente definita terapia ormonale. L’obiettivo di questa terapia è azzerare i livelli di testosterone, l’ormone sessuale maschile comunemente coinvolto nei meccanismi di crescita del carcinoma prostatico.
Per molti anni la terapia di deprivazione androgenica si è basata quasi esclusivamente su due classi di farmaci, gli agonisti e gli antagonisti dell’ormone LHRH. Negli ultimi anni, tuttavia, sono state introdotte terapie ormonali di nuova generazione (come gli inibitori del segnale del recettore degli androgeni). In base alle caratteristiche della malattia, questi farmaci possono essere utilizzati in associazione alla terapia ormonale tradizionale, potenziandone l’efficacia. Nei pazienti con elevato carico di metastasi a distanza, la terapia ormonale può essere associata in prima battuta alla chemioterapia.
Proprio in virtù del suo meccanismo d’azione, che comporta la riduzione dei livelli di testosterone, la terapia ormonale si associa frequentemente alla comparsa di effetti collaterali sistemici, tra cui perdita di massa muscolare, osteoporosi, alterazioni metaboliche, calo della libido e impotenza.

Nelle fasi più avanzate di malattia, il carcinoma prostatico può diventare resistente alla castrazione, ossia progredire in corso di terapia ormonale. In questa fase, sono disponibili diverse opzioni terapeutiche, tra cui: agenti ormonali di nuova generazione, chemioterapia, terapia radiometabolica e terapie mirate basate sulle caratteristiche molecolari del tumore (come gli inibitori di PARP nei tumori associati a mutazione dei geni BRCA).
La sequenza e la combinazione di queste terapie vengono decise caso per caso, in base alle caratteristiche e all’andamento della malattia, al quadro clinico complessivo del paziente, alla tollerabilità dei trattamenti e agli obiettivi di cura.
Bibliografia:
- AIOM. Linee guida CARCINOMA DELLA PROSTATA Edizione 2024. https://www.iss.it/documents/20126/8403839/LG450+AIOM_Ca_prostata_agg2024.pdf/9fdaefbf-f211-2364-a986-080f3fb445c7?t=1727858506223
- IARC. Data visualization tools for exploring the global cancer burden in 2020. https://gco.iarc.fr/today/data/factsheets/cancers/27-Prostate-fact-sheet.pdf/
- AIOM-AIRTUM. I numeri del cancro in Italia. Brescia: Edizioni Intermedia, 2024.
- Bray F, Laversanne M, Sung H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2024; 74(3): 229-263. doi:10.3322/caac.21834
- Parker C, Castro E, Fizazi, K, et al. Prostate cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2020 Sep;31(9):1119-1134. doi:10.1016/j.annonc.2020.06.011
- Raychaudhuri R, Lin DW, Montgomery RB. Prostate Cancer: A Review. JAMA. 2025;333(16):1433–1446. doi:10.1001/jama.2025.0228
- https://uroweb.org/guidelines/prostate-cancer
- Rebello RJ, Oing C, Knudsen KE, et al. Prostate cancer. Nat Rev Dis Primers. 2021; 7(1): 9. doi:10.1038/s41572-020-00243-0
- Eastham JA, Boorjian SA, Kirkby E. Clinically localized prostate cancer: AUA/ASTRO guideline. J Urol. 2022; 208(1): 10-18. doi:10.1097/JU.0000000000002854
- Chakrabarti D, Albertsen P, Adkins A, et al. The contemporary management of prostate cancer. CA Cancer J Clin. 2025; 75(6): 552-586. doi:10.3322/caac.70020


